HIV/AIDS HIV感染症と心血管疾患、慢性炎症
HIV感染症と心血管疾患、慢性炎症
監修:帝京大学医学部附属病院 内科学講座 感染症 病院准教授 吉野 友祐 先生
HIV感染が最初に報告されてから40年近くが経過し、今後多くのHIV感染症患者さんが高齢化を迎えるという、歴史上かつてない時代に向かっています。
ウイルス抑制だけではなく、加齢に伴い注意が必要になる心血管疾患(CVD)や高血圧といった生活習慣病についても、HIV感染症患者さんの併存疾患として配慮が求められます1,2。
いくつかの研究でHIV感染症患者さんではこれらの疾患の発症リスクが高いことが示唆されています3,4。要因としてHIV感染自体による慢性的な炎症状態、抗HIV治療(ART)の影響などが検討されています5。
今回は、HIV感染症患者さんにおけるCVDの疫学データや、炎症マーカーとCVD発症の関連について、さらにはガイドラインにおける現状の推奨について、ご紹介いたします。
患者さんの長期的な健康維持、併存疾患対策を視野に入れたHIV診療の参考としていただければ幸いです。
1. 厚生労働行政推進調査事業費補助金エイズ対策政策研究事業 HIV感染症及びその合併症の課題を克服する研究班『抗HIV治療ガイドライン』2020年3月発行.
2. 日本エイズ学会 HIV感染症治療委員会『HIV感染症「治療の手引き」』第23版 2019年11月発行.
3. Schouten J, et al.: Clin Infect Dis 2014; 59: 1787.
4. Freiberg MS, et al.: JAMA Intern Med 2013; 173: 614.
5. US Department of Health and Human Sciences (DHHS). Guidelines for the use of antiretroviral agents in adults and adolescents living with HIV. May 2018. Available from: https://aidsinfo.nih.gov/guidelines . Accessed December 2018.
HIV感染者と非感染者のAMI発症率(VACS 仮想的コホート, 2003-2009)(海外データ)
年齢/人種、民族、医療施設をマッチングさせたHIV感染者とHIV非感染者を対象とした前向き縦断研究では、フラミンガムリスク因子、併存疾患、薬物使用で調整後、HIV感染者の急性心筋梗塞(AMI)のリスクは非感染者よりも高くなりました(HR, 1.48; 95% CI, 1.27-1.72)。
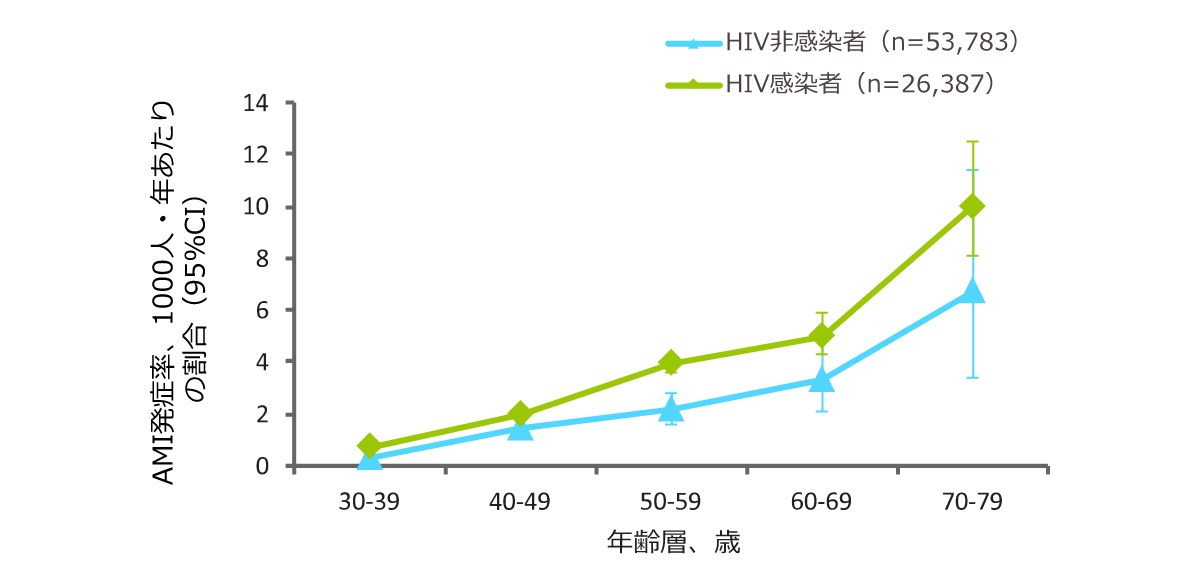
| 目的 | HIV感染者とHIV非感染者のAMI発症リスクを比較検討する。 |
|---|---|
| 対象 | CVDのないHIV感染者とHIV非感染者合計82,459例(2003年4月1日~2009年12月31日のVeterans Aging Cohort Study Virtual Cohort参加者) |
| 方法 | AMIの発症を追跡し、HIV感染者とHIV非感染者別に、また年齢層別に集計解析した。 |
| 主な結果 | 追跡期間中央値5.9年で、82,459例中871例がAMIを発症した。HIV感染者ではHIV非感染者と比較してAMIのリスクが50%高かった。 |
Freiberg MS, et al.: JAMA Intern Med 2013; 173: 614. より作成
IL-6、Dダイマー、hsCRP高値例の非致死性心血管イベントに対する致死性心血管イベントの調整オッズ比(日本を含む海外データ)
CVD既往歴のないHIV感染症患者さんのCVD発症を追跡したデータによると、炎症亢進のマーカーであるIL-6、凝固亢進のマーカーであるDダイマーの第3三分位群は、第1三分位群に対して、致死性の心血管イベントの発症のリスクが有意に高くなりました。
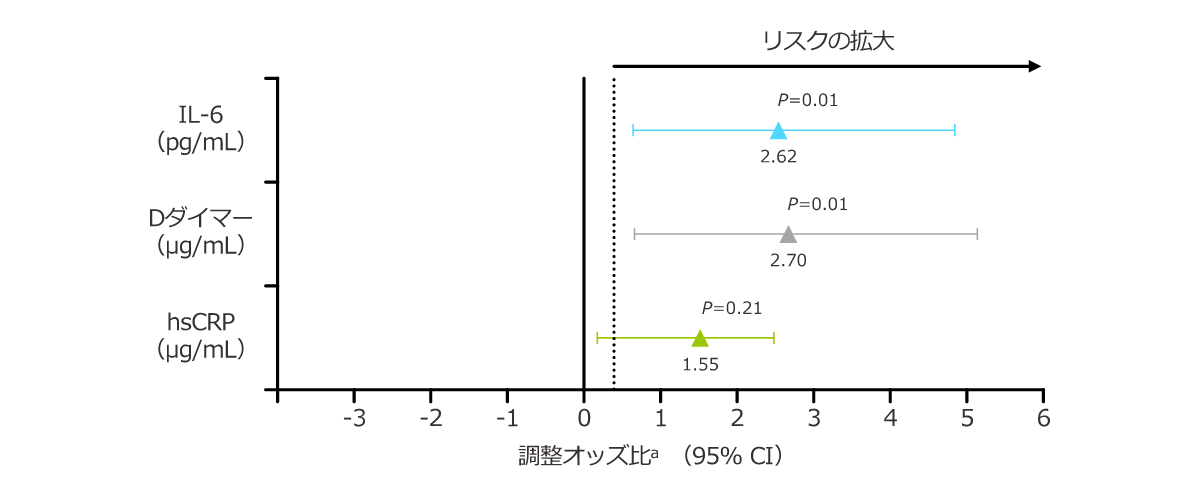
IL-6:インターロイキン6、hsCRP:高感度C反応性蛋白
a:調整に用いた共変量は、イベントへ発生までのログ変換時間、ベースラインの年齢、性別、人種、BMI、HIV-RNA量、ベースラインのCD4陽性細胞数、早期AIDS発症とした。P値はχ2検定による。
| 目的 | HIV感染者における炎症亢進や凝固亢進と致死性CVDの発症との関連を検討する。 |
|---|---|
| 対象 | CVD既往歴のないHIV感染者9,764例のうち、追跡期間中央値5年間で致死性CVDまたは非致死性CVDを発症した288例 |
| 方法 | IL-6、D-ダイマー、高感度CRP濃度とCVD発症との関連を解析した。 |
| 主な結果 | 炎症亢進のマーカーであるIL-6濃度の上昇と凝固亢進のマーカーであるD-ダイマー濃度の上昇は致死性CVDイベントと非致死性CVD後の死亡リスク上昇に強く関連していた。 |
Nordell AD, et al.: J Am Heart Assoc 2014; 3: e000844. より作成
慢性炎症や併存疾患に対するガイドラインの推奨
• 証明された介入がない現状では、治療中のHIV感染症における免疫活性化や炎症のレベルをモニタリングする明確な根拠はない。さらに、疾患や死亡を予測する炎症マーカーの多くは、HIV保有者によって著しくばらつきがある。したがって、免疫活性化マーカーや炎症マーカーによる臨床モニタリングは現時点では推奨されない(AⅡ)。
• 慢性的な非AIDS関連の疾患や死亡を減らすためのケアでは、ARTによるウイルス抑制の維持、リスク因子を減少させる戦略(禁煙、健康的な食事、運動など)、そして高血圧、高脂血症、糖尿病などの慢性的な合併症の管理に焦点を当てるべきである(AⅡ)。
US Department of Health and Human Sciences (DHHS). Guidelines for the use of antiretroviral agents in adults and adolescents living with HIV. May 2018. Available from: https://aidsinfo.nih.gov/guidelines . H-19. Accessed December 2018. 木村哲 監訳:HIVを保有する成人および青少年における抗レトロウイルス薬の使用に関するガイドライン 2018年10月25日版.p.112.株式会社テクノミック,2019.
抗HIV薬の副作用
抗HIV療法によって予後が改善してきた一方で、様々な長期合併症が新たな問題となってきた。心血管疾患、慢性腎臓病、骨関連疾患などは、抗HIV薬による副作用の影響を受ける可能性があり、必要に応じて薬剤変更なども考慮しなければならない。
厚生労働行政推進調査事業費補助金エイズ対策政策研究事業 HIV感染症及びその合併症の課題を克服する研究班『抗HIV治療ガイドライン』2020年3月発行. 78頁.

